2021年度 ―“多休”しっかり休養:からだとこころのリフレッシュ― 

公開期間:2021年2月1日(月) ~ 2021年2月28日(月)
講演(1):休む技術-スマホ時代の仕事オフのつくりかた
西多 昌規 先生 精神科医
(早稲田大学睡眠科学研究所 所長、同大学スポーツ科学学術院 准教授)
講演(2):休養でがん予防
-その免疫学的根拠-
山岸 久一 先生 (京都府立医科大学名誉教授)
総合討論:「コロナ禍の生活習慣」
宮崎 滋 先生 (一般社団法人 日本生活習慣病予防協会 理事長)
西多 昌規 先生 (早稲田大学睡眠科学研究所 所長、同大学スポーツ科学学術院 准教授)
村田 正弘 先生 (NPO法人セルフメディケーション推進協議会 会長)
和田 高士 先生 (一般社団法人 日本生活習慣病予防協会 理事長)
■ 共催
一般社団法人 日本生活習慣病予防協会
公益財団法人 がん集学的治療研究財団
NPO法人 セルフメディケーション推進協議会
■ 後援
厚生労働省
公益財団法人 健康・体力づくり事業財団
健康日本21推進全国連絡協議会
公益財団法人 日本糖尿病財団
公益財団法人 循環器病研究振興財団
公益財団法人 8020推進財団
公益社団法人 アルコール健康医学協会
一般社団法人 日本臨床内科医会
一般社団法人 日本肥満学会
一般社団法人 日本肥満症予防協会
一般社団法人 日本サルコペニア・フレイル学会
一般社団法人 動脈硬化予防啓発センター
一般社団法人 日本産業保健師会
一般社団法人 日本くすり教育研究所
NPO法人 日本人間ドック健診協会
糖尿病治療研究会
日本健康運動研究所
九州ヘルスケア産業推進協議会
■ 協賛
サラヤ株式会社
株式会社タニタ
リボン食品株式会社
松谷化学工業株式会社
森永乳業株式会社
講演1.休む技術―スマホ時代の仕事オフのつくりかた
精神科医

西多先生は、休養や睡眠に関して、多くの著書があり、マスコミにもよく登場している精神科医。
デジタル社会の現在、オン(仕事)とオフ(個人的な時間)がはっきりしなくなり、ともすれば、仕事がオフの時間に容易に侵食する時代といえる。そして、コロナ禍。休み下手な日本人に、突然強いられたリモートワークは、さらに、状況に拍車をかけている。ニューノーマル時代を生き抜くためには、メンタルを健康に保ち、常にリフレッシュする『休息』がもっとも大切であると指摘する。
Part 1:日本人はなぜ休み下手なのか?
キリスト教文化では、旧約聖書にあるように「仕事は神から与えられた罰」とされる。一方で日本では労働は美徳され、とくに高度経済成長期にその傾向が加速したと考えられる。現在でも日本人が“休み下手”であることを示すエビデンスがあり、例えば有給取得率は50%を若干上回る程度であって、国際的に低水準。日本人が休まない理由として、1.休むことの軽視、2.法整備が不十分、3.休まない組織文化――などである。特に、「休むことの軽視」は疲労につながり、結果として作業能率が低下し、休みを取得する機会がより減少してしまう。急性疲労(一過性の疲労)を適切な休息によって回復させ、慢性疲労とさせないことが重要である。

Part 2:休み方の知識と実践
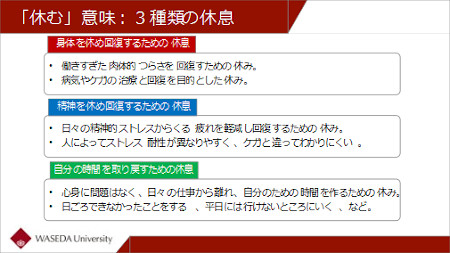
「休む」ことには、三つの意味がある。一つは身体を休めること、二つ目は精神を休めること、そして三つ目は「自分のための時間を確保する」ための休息である。前二者は一般的に理解されているのに対し、三つ目の視点を意識して休養を心がけている人は多くない。
また、「休み」は“守りの休み”と“攻めの休み”のバランスが大切である。身体が疲れている場合は家でくつろぐことも良いが、気分が晴れない場合などには外出し身体を使った方が良い。
日本人が休み下手な理由として、責任感の強さや休むことの罪悪感、あるいは組織内での承認欲求などがあるとされる。これに対して近年、「ワークライフバランス」という言葉が喧伝されるが、意味がやや曖昧である。むしろ、「休む」ことを起点に生活を考えるような発想の転換が重要ではなかろうか。
Part 3: デジタル・オンライン社会の休み方
2010年代の後半以降、生活のあらゆる場面にスマホが入り込み、生活のリズムがスマホに支配されるようになった。帰宅後や休日にも連絡が届き、オンとオフ)の境界の不明瞭化が進んでいる。また、SNSの利用には、常に自身が外的評価を受けるという、これまでにはなかったストレスを伴う。
このような新たなストレスに対する処方箋として、1.デジタルデトックス、2.スマホを使う場面の明確化、3.SNSの利用を見直す、4.オンとオフの再調整、5.休憩のルーチン化――という五つのマネジメント戦略を提案したい。

座りがちな生活による死亡リスクを防ぐには、中強度の運動を1日に60~75分行う必要があるとされている。しかし一方で、週に1時間の運動でも、うつ病のリスクが12%低下すると報告されている。
コロナ禍で身体活動が少なくなりがちだが、ぜひ時間をつくり動くようにしていただきたい。
講演2.休養でがん予防―その免疫学的根拠―

山岸 久一先生のご専門は、消化器外科。特に、がんの免疫療法に関する研究で著名である。元 京都府立医科大学学長。
健康な人でも毎日おおよそ3,000~5,000個の細胞ががん化するが、免疫細胞が排除するため増殖を抑制する。がん細胞と免疫細胞のバランスが崩れ、がん細胞の増殖が上回った時にがんは発症する。山岸先生は、がんを予防するには免疫細胞を増やすことが大切だと指摘する。今回の講演では、その科学的な根拠として、自然免疫ががん細胞を攻撃する実際の映像を紹介しているので、動画をぜひご覧いただきたい。
Part 1:「がん」について
がんは、無限に増殖すること、周辺組織へ浸潤すること、そして遠隔転移という三つの特徴をもつ。がんは遺伝子の病気であり、がん増殖のアクセルとなるがん遺伝子と、がん増殖のブレーキとなるがん抑制遺伝子のせめぎあいの中でがんが発症する。
発がんの要因は、食生活が35%を占め、喫煙が30%とされており、その他に環境や化学物質などが関与する。それに対して、がんの予防につながる因子も明らかになっている。
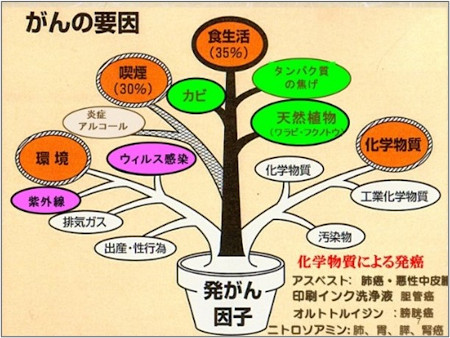
がん予防につながる因子とは、禁煙、脂肪摂取制限、塩分制限、緑黄色野菜や果物、緑茶、運動、感染回避(肝炎ウイルス、パピローマウイルス、ピロリ菌)、節酒、熱い・刺激の強い飲食物を控える、紫外線回避、発癌性食品(古くなったもの、焦げた蛋白質など)を控える、免疫力をつけるといったことだ。
免疫力をつけるためには、ストレスを避ける、休養・睡眠、さらに、がん発症を予防するNK活性(がんを攻撃するナチュラルキラー細胞の働き)を高めるために、笑いや前向きな姿勢が大切であり、乳酸菌も腸管免疫の増強に働く。
Part 2:がんと免疫
がんは、たった1個のがん細胞から始まる。この新たに発生したがん細胞に対して、免疫細胞の攻撃が行われて排除されることで、がんの発病が防がれる。しかし攻撃に失敗した場合、がん細胞の増殖がスタートする。
免疫は、抗原に対して非特異的な自然免疫と、抗原に対し特異的な獲得免疫に大別される。NK細胞は自然免疫に該当し、がん細胞を攻撃・破壊する。がん細胞に対する傷害の強さをNK活性といい、NK活性の強い人では発がん率が低いことが明らかになっている。
そのNK活性を高める因子として、十分な休養やヨーグルトなどの発酵食品の摂取が挙げられる。
一方、獲得免疫として、樹状細胞、キラーT細胞などがある。これに対して、制御性T細胞(Treg)のような免疫のブレーキとして働いてしまう細胞も存在する。獲得免疫の働きを阻害するように働く免疫チェックポイントという存在も、約20年前に本庶佑先生によって明らかにされ、先生は2018年にノーベル賞を受賞された。
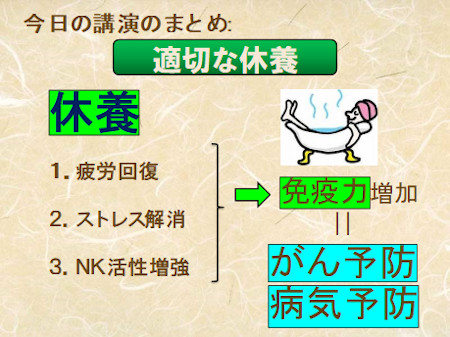
がん遺伝子の研究の立場から、休養による疲労回復、ストレス解消、そしてNK活性増強により免疫力を増加させることが、がんや多くの疾患の予防につながると言える。
● 総合討論 「コロナ禍の生活習慣」

総合討論は、全国生活習慣病予防月間2021のテーマである「多休」(しっかり休養)をもとに、コロナ禍のなかで、「休養を考える」として質疑が行われた。
「仕事のオン・オフとワーケーションとは矛盾しないのか」、「休むことの教育もあってしかるべき」、「これまでに休まない文化をどう考えるか」、「攻めの休み、守りの休み」、「Self efficacyとSelf medication」、「座りっぱなしの弊害」などとともに、日本生活習慣病予防協会の健康標語である「一無、二少、三多」の三多(多動、多休、多接)の重要性などが言及された。
● アクセス数(2/1~2/28)
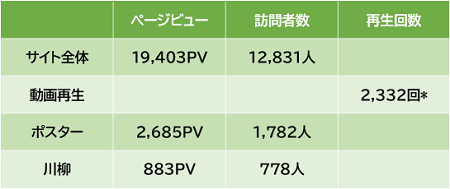 *同じPCからは何回見ても1回1カウント。
*同じPCからは何回見ても1回1カウント。再生しても離脱が早いとカウントされない。
「全国生活習慣病予防月間」について、詳しくは下記サイトをご覧ください。
2020年度 ―“多動”で生活習慣病・がん予防― 

開催:2020年2月5日(水) 13:30~15:45 日比谷コンベンションホール

【講演プログラム】
特別講習インフルエンザ・新型コロナウイルスの予防
和田 高士 先生 (日本生活習慣病予防協会 副理事長)
開会の挨拶
宮崎 滋 先生 (日本生活習慣病予防協会 理事長)
講演(1)「生活習慣病の効果的な予防策~運動を中心に考える~」
演者:田中 喜代次 先生 (筑波大学 名誉教授)
講演(2)「運動でがん予防」
演者:津金 昌一郎 先生 (国立がん研究センター 社会と健康研究センター センター長)
総合討論
演者:和田 高士 先生、田中 喜代次 先生、津金 昌一郎 先生、村田 正弘 先生
座長:宮崎 滋 先生
閉会の挨拶
村田 正弘 先生 (NPO法人セルフメディケーション推進協議会 会長)
■ 共催
一般社団法人 日本生活習慣病予防協会
公益財団法人 がん集学的治療研究財団
NPO法人 セルフメディケーション推進協議会
■ 後援
厚生労働省
公益財団法人 健康・体力づくり事業財団
健康日本21推進全国連絡協議会
公益財団法人 日本糖尿病財団
公益財団法人 循環器病研究振興財団
公益財団法人 8020推進財団
公益社団法人 アルコール健康医学協会
一般社団法人 日本臨床内科医会
一般社団法人 日本肥満学会
一般社団法人 日本肥満症予防協会
一般社団法人 日本サルコペニア・フレイル学会
一般社団法人 動脈硬化予防啓発センター
一般社団法人 日本産業保健師会
一般社団法人 日本くすり教育研究所
NPO法人 日本人間ドック健診協会
糖尿病治療研究会
日本健康運動研究所
九州ヘルスケア産業推進協議会
■ 協賛
サラヤ株式会社
株式会社タニタ
大正製薬株式会社
リボン食品株式会社
森永乳業株式会社
講演1.生活習慣病の効果的な予防策~運動を中心に考える~

田中 喜代次
先生
田中喜代次先生は、中高年者への健康支援についての研究を長年続けており、とくに運動指導の研究と実践においては第一人者、「中高年者こそ筋肉量を維持するために運動が必要です」と強調する。
健康期間の長い高齢者の多くは、アクティブシニアとして、運動やスポーツ活動を含む日常生活を積極的に過ごしている。身体が健康であるとともに、1人ひとりが食べる喜びや運動の楽しさを仲間や家族と共有し、人生を楽しみながら心豊かに齢を重ねられるようにするため、「健幸華齢(けんこうかれい)」というという新しい生活スタイルを提唱している。
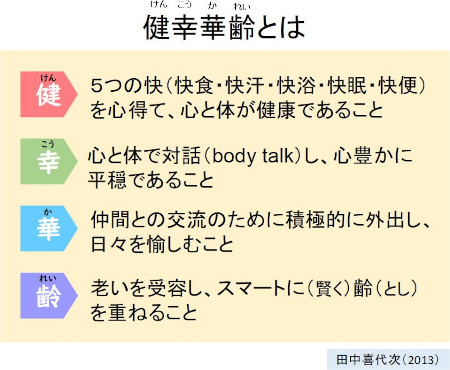
● 運動と食事に同時に取り組むと活力年齢が若くなる方
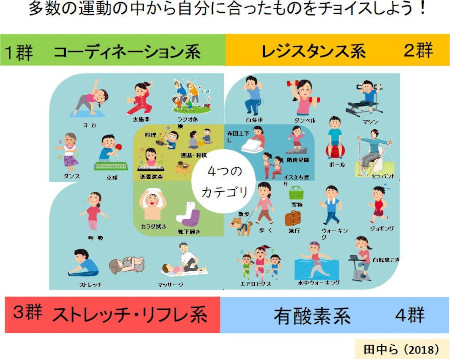
「スマートエクササイズ」は、田中研究室の研究成果から開発された総合的な運動プログラムである。スマートエクササイズとは、老いを受け入れながら、健幸華齢の達成に向けて、それぞれが日々を楽しみながら主体的に運動を行うこと。運動の種類を4つのカテゴリーに分けて、どのような運動をどのくらい行うかを考えながら実践する。
「スマートエクササイズ」4つのカテゴリーとは
1群 コーディネーション・スポーツ系
コーディネーション能力(バランス、素早さ、機敏さ)の保持・向上
2群 レジスタンス系
筋肉・筋持久力の保持・強化
3群 ストレッチ・リラクセーション系
柔軟性・関節可動域の保持・向上、リラクセーション
4群 有酸素系
全身持久力の保持・向上
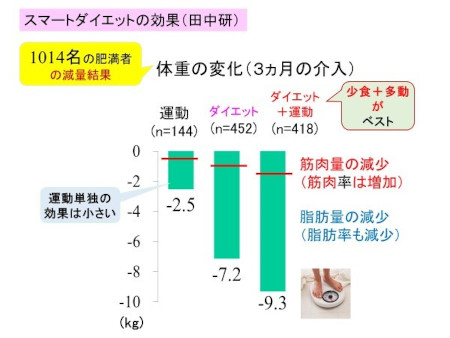
さらに、筑波大学の研究成果から開発された、食習慣の改善を中心とした効果保証のある減量プログラム「スマートダイエット」は、生活習慣の改善が勧められる人が、3ヵ月のスマートダイエットとスマートエクササイズを行うことで、体重は平均で9kg以上減り、活力年齢も8歳若くなるという。
体重や腹囲、血圧や血糖、血中脂質などのメタボリックシンドローム因子の改善でも、確かな効果が確認されている。
● がんの予防・改善のためにも運動は必要フレイルにも対策
がんの予防・改善のためにも運動は必要である。筑波大学の研究で、運動を実践している乳がん女性の活力年齢は、健常者と同等か、むしろ若いことが示された。乳がんを発症した女性を対象とした研究では、運動習慣のある女性は、運動習慣のない女性に比べ、活力年齢が7歳若いという結果であった。
また、要介護や寝たきりの原因となる「フレイル(虚弱)」や「サルコぺニア(筋肉量の減少)」は、加齢による身体機能の低下に加え、筋肉量の減少が大きな要因となっている。筋肉量は何もしなければ加齢とともに減少し続け、転倒や骨折リスクが高まり、ADL(日常生活動作)も低下する。自分に合った筋力トレーニングを続けることで筋肉量を維持することができる。それがフレイルやサルコぺニアの対策となり、老化を抑制でき、健幸華齢の実現につながる。
ただし、気を付けなければならないのは、運動やスポーツのみで減量を行おうとすると、筋肉を傷めたり、膝痛や腰痛、疲労骨折、貧血など体を壊してしまう危険性が高まることである。運動だけでなく、食習慣の改善も合わせて取り組むことが重要。食事と運動のバランスとしては、5:5~8:2くらいが目安になる。
「運動で大切なのは、自分なりに楽しむ工夫を見つけることです。技術を高めるのは理想ですが、それだけにこだわらず、ご自分の体との対話を続けることが必要です。健幸華齢の達成に向けて、運動と食事によるスマートな健康増進を続けてほしい」としている。
田中喜代次研究室(筑波大学大学院)
http://www.taiiku.tsukuba.ac.jp/~tanaka/index.html
講演2.運動でがん予防

津金 昌一郎
先生
日本人の死因順位の第1位は悪性新生物(がん)、第2位は心疾患、第3位は脳血管疾患。これらの疾患に生活習慣が深く関わっており、多くは予防が可能であることが分かっている。中でもがんは、生涯で発症する人が2人に1人に上り、ライフステージに応じたがん対策が必要となっている。
津金 昌一郎先生は、がんの治癒を目指した医療は進歩しており、今や「がんと共に、より良く生きる」時代だという。
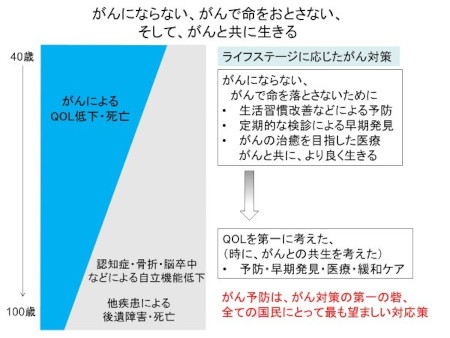
がんは働き盛り世代の重要な死因となっており、40歳代くらいの働き盛りの年代では「がんにならない、がんで命を落とさない」ことが大切である。そのためには、
▼ 生活習慣・生活環境の改善などで、がんにならないように予防する、
▼ 定期的な検診によりがんを早期発見する、
▼ がんになった場合は、最善の治療を受ける、ことが重要である。
さらに高齢になるにつれ、がん以外の疾患による健康問題も大きくなってくるので、QOL(生活の質)の向上を第一に考えた予防・早期発見・医療・緩和ケアなどのがん対策を行っていく必要が出てくる。
がん予防は、がん対策の第一の砦であり、全ての国民にとって最も望ましい対応策である。
● 運動や身体活動を増やすとがんリスクが低下
津金先生は、各地域に居住するさまざまな生活環境にいる日本人を対象とした疫学研究を長年にわたり主導してきた。国立がん研究センターなどが実施している多目的コホート「JPHC研究」は、日本人を対象に、さまざまな生活習慣と、がん・糖尿病・脳卒中・心筋梗塞などとの関係を明らかにする目的で実施されている大規模研究である。
JPHC研究では、男性で身体活動量が多い人ほど大腸がん、とくに結腸がんリスクが低下すること。また、乳がんでは、余暇に運動をよくしている女性ほど、リスクが低下することが示された。
身体活動度(MET)とがん罹患リスクとの関連を調べた研究では、男女とも、身体活動量が多いほど、がんにかかるリスクが低下することが示され、身体活動量の最小の群と比較した場合、最大の群のがん罹患リスクは、男性で0.87倍、女性で0.84倍に低下した。
がんの部位別にみると、男性では結腸がん・肝臓がん・膵臓がんで、女性では肝臓がん、胃がんで、身体活動が最大の群で、罹患リスクが低下した。
● どれくらいの運動をすると良いのか
運動や身体活動を増やすことが、がんの予防につながるメカニズムの解明について、多くの研究が進められている。身体活動量を増加させることで、血糖を下げるインスリンが効きにくくなるインスリン抵抗性が改善し、肥満も解消でき、免疫機能の増強も期待できると考えられている。
結腸がんでは、腸内通過時間の短縮、胆汁酸分泌の抑制などの影響があり、また女性では、体脂肪を減らして閉経後女性の女性ホルモン(エストロゲン)の濃度を下げる効果などを期待できる。
日常生活を活動的に過ごす身体活動・運動は、糖尿病や循環器疾患のリスクも下げる。がん予防と健康長寿のために、どれくらいの運動や身体活動を行えば良いのかという基準も示されている。たとえば、ほとんど座って仕事をしている人なら、ほぼ毎日合計60分程度の歩行などの適度な身体活動に加えて、週に1回程度は活発な運動(60分程度の早歩きや30分程度のランニングなど)を加える。
● がんを予防するための「5つの健康習慣」
国立がん研究センターは、「JPHC研究」の研究成果などをもとに、日本人にとってがんを予防するために重要な6つの要因(禁煙、飲酒、体形の維持、食生活、身体活動、感染)を、「日本人のためのがん予防法」として提言している。このうち、感染を除いた生活習慣について、がんを予防するための「5つの健康習慣」として推奨している。
国立がん研究センターがん予防・検診研究センターは、今後10年にがんに罹るリスクをウェブで自己チェックできる健診ツール「5つの健康習慣によるがんリスクチェック」も公開している。
「全国生活習慣病予防月間」について、詳しくは下記サイトをご覧ください。
2019年度 ―“少酒”ではじめる生活習慣病・がん予防― 

開催:2019年2月6日(水) 13:30~15:45 日比谷コンベンションホール

【講演プログラム】
開会の挨拶
宮崎 滋 先生 (一般社団法人 日本生活習慣病予防協会 理事長)
前原 喜彦 先生 (公益財団法人 がん集学的治療研究財団 理事長)
講演(1)「アルコールとお口の健康」
演者:小林 隆太郎 先生 (日本歯科大学口腔外科 教授)
講演(2)「少酒とがん予防」
演者:井上 真奈美 先生 (国立がん研究センター 社会と健康研究センター 予防研究部部長)
総合討論
演者:和田 高士 先生、小林 隆太郎 先生、井上 真奈美 先生、村田 正弘 先生
座長:宮崎 滋 先生
閉会の挨拶
村田 正弘 先生 (NPO法人セルフメディケーション推進協議会 会長)
■ 共催
一般社団法人 日本生活習慣病予防協会
公益財団法人 がん集学的治療研究財団
NPO法人 セルフメディケーション推進協議会
■ 後援
厚生労働省
公益財団法人 健康・体力づくり事業財団
健康日本21推進全国連絡協議会
公益財団法人 日本糖尿病財団
公益財団法人 循環器病研究振興財団
公益社団法人 アルコール健康医学協会
一般社団法人 日本臨床内科医会
一般社団法人 日本肥満学会
一般社団法人 日本肥満症予防協会
一般社団法人 日本サルコペニア・フレイル学会
一般社団法人 動脈硬化予防啓発センター
一般社団法人 日本産業保健師会
一般社団法人 日本くすり教育研究所
NPO法人 日本人間ドック健診協会
日本成人病(生活習慣病)学会
糖尿病治療研究会
日本健康運動研究所
九州ヘルスケア産業推進協議会
読売新聞社
■ 協賛
サラヤ株式会社
株式会社タニタ
大正製薬株式会社
リボン食品株式会社
森永乳業株式会社
株式会社MDPS
講演1.アルコールとお口の健康
● 命のための口腔健康管理

小林 隆太郎
先生
「口腔健康管理」の目標は、生涯を通して口腔の問題に苦しむことなく人生を楽しめるようにすること。その基本は、口腔衛生と口腔機能の維持・向上だ。
歯の質や細菌(むし歯原因菌)、食物によって、歯が欠損の状態になるのがむし歯。歯を支える歯ぐき(歯肉)や骨(歯槽骨)が、歯周病菌の関連によって壊されていくのが歯周病だ。
よく噛むことは、単に食べものを体に取り入れるためだけではなく、食とも関わりが深く、全身を活性化させるのに重要な働きをしている。よく噛んで食べる習慣を身に付け、それを維持するために、むし歯や歯周病のケアをきちんと行うことが大切だ。
● 歯を失う原因のひとつは「酸蝕症」
口腔ケアとアルコールの関連が深いのは、「酸蝕(さんしょく)症」を引き起こすおそれがあるからだ。酸蝕症とは、酸性の飲食物などで歯が溶けてしまう疾患。通常は唾液が酸を洗い流して中和するため大きな問題にならないが、アルコール飲料の多くは酸性度が高く、繰り返し長い時間飲んでいると歯が溶けるおそれがある。
酸性・アルカリ性の度合いを示すpH(水素イオン濃度指数)は、低いほど酸性度が高い。虫歯の場合、口の中がpH5.5以下になるとエナメル質が溶けはじめる。pH5.5以下の酸性度が高い飲み物は酸蝕症の原因になるおそれがある。
主なアルコールpHは、ビールが4.0~4.4、日本酒が4.3~4.9、ウィスキーが4.9~5.0、赤ワインが2.6~3.8となっている。酸蝕症を防ぐには、歯を酸に長時間さらさないこと、歯磨きをしっかり行うことが大切だ。原因となるアルコールの過剰摂取を控え、飲み方も見直そう。
● 口は「健康の入り口」
また、アルコールを多く飲むと一時的に眠くなるが、寝る直前にアルコールを飲むと睡眠の後半で眠りが浅くなり、目が覚めやすくなる。そのため、寝酒を続けていると睡眠の質が悪化するとも言われ、さらに睡眠の悪化と歯ぎしりとの関係も示唆されている。 歯を失う原因の多くは、むし歯と歯周病だ。これらを予防するために、日常的に自分で行う口のケアが重要。体の健康はもちろん大切だが、口の健康を保つことも体の健康を手に入れる第一歩になる。
歯みがきや食べ方を改善することが対策になる。また、お酒を飲んだ後は、そのまま寝ないで、歯磨きをしっかり行うことも重要だ。歯科での定期検査も欠かせない。定期検査では虫歯の検査、歯周病の検査、歯石の除去などが行われる。
歯周病は、歯にまつわる病気だけでなく、全身にさまざまな影響を及ぼす。歯周病菌により、脳や心臓の血管が動脈硬化になりやすくなり、脳卒中や心筋梗塞などのリスクが高まる。また、歯周病により生じる炎症物質はインスリンの働きを妨げ、血糖値を高くするおそれがある。脂肪をためやすい体内環境になり、肥満にもなりやすいと考えられている。
講演2.少酒とがん予防
● 「がん研究」から「がん予防」へ

井上 真奈美
先生
日本人の2人に1人が、一生のうち一度はがんになるというデータがある。新たにがんと診断された患者の数は、2016年に99.5万人に達した。がんは日本人にとって身近な病気で、その予防は多くの人の関心を集めているテーマだ。日本人を対象としたがん予防に関する研究で、多くのことが分かってきた。
国立がん研究センターは、がんの原因・予防方法を研究している専門家の共同作業により、得られた研究結果を日本人のがん予防へつなげる橋渡しをしている。
同センターがまとめた「科学的根拠に基づくがん予防」によると、男性のがんの53.3%、女性のがんの27.8%は、生活習慣や感染が原因で発症したと考えられている。つまり、生活習慣を改善することで、がんの多くは予防が可能だ。
日本人のがん予防に関する知見は増えている。国立がん研究センターが中心となり行われている「JPHC研究」は、日本人を対象に、さまざまな生活習慣と、がん・2型糖尿病・脳卒中・心筋梗塞などとの関係を明らかにする目的で実施されている多目的コホート研究。
● 過度のアルコール摂取はがんリスクを上昇させる
日本で行われの6つのコホート研究から日本人約31万人のデータを用いた研究で、飲酒により、がん全般、大腸がん、肝がん、食道がんのリスクが増加すことが明らかになった。
これまで適量の飲酒は循環器疾患を予防するという報告があり、この研究でも1日のアルコール摂取量により比較したところ、飲酒が増えるにつれていったん死亡のリスクが下がり、さらに増えるとリスクが上がるというJ型の関連がみられた。
しかし、大量飲酒が習慣化すると、がんの発症リスクが上昇する。がんリスクを上昇させるアルコールの摂取量は、男性では1日当たりエタノール換算で46g以上、女性では23g以上であることも分かった。お酒に含まれるアルコール23gの目安は、日本酒(180mL)、焼酎(25度)(100mL)、ウィスキーダブル(60mL)、ワイングラス2杯(200mL)、ビール大瓶1本(633mL)となっている。
お酒に含まれているエタノールは分解されてアセトアルデヒドになるが、これががんの発生に関わると考えられている。健康のためは、アルコール23gに当たる目安量を超えないようして、適度な飲酒を心がけることが大切だ。
● 喫煙でがんリスクが上昇 お酒は適量で、休肝日も必要
飲酒によるがん発生率への影響は、喫煙によって助長されることも分かっている。JPHC研究では、喫煙、飲酒とがんの発生率との関係も調査された。
たばこを吸う人と吸わない人とに分けてみてみたところ、たばこを吸わない人では、飲酒量が増えてもがんの発生率は高くならなかった。ところが、たばこを吸う人では、飲酒量が増えれば増えるほどがんの発生率が高くなり、ときどき飲むグループと比べて、1日平均2~3合以上のグループでは1.9倍、1日平均3合以上のグループでは2.3倍に上昇した。
お酒の飲み方によって健康への影響は違ってくる。週1~2日、週3~4日、週5日から毎日の3つの飲酒パターンで比べたところ、休肝日のないグループに比べ、男性で週1~2日休肝日をとり、かつ飲酒量が週150g未満のグループでは、全死亡リスクが低下してた。また、男性で週1~2日休肝日を取るグループでは、飲酒量に関わらずがんや脳血管疾患死亡リスクが低下していた。
ただし、休肝日があればたくさん飲んでよいというわけではなく、飲酒量が極端に多い人では、休肝日があっても死亡リスクが高い傾向があったという。飲酒習慣のある男性の6割は休肝日をもたないという。休肝日をもうけつつ、お酒を適量で切り上げることが大切だ。
その他、大量飲酒が習慣になると、肺がん、大腸がん、乳がんのリスクが上昇することも分かっている。飲酒と食道がんとの関連についての調査では、ヘビースモーカーで赤くなる体質の人は喫煙量と飲酒量が多いとリスクが上昇することが示されている。

● 日本人のためのがん予防法
国立がん研究センターの研究班は、主要ながんのリスク要因と、がん全体、臓器ごとのがんリスクとの関連を調べた国内の疫学研究を系統的に収集し、総合評価を行っている。その評価結果にもとづき「日本人のためのがん予防法」を作成した。
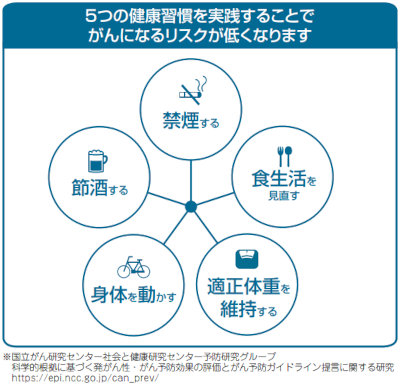
次の5つの健康習慣を実践することで、がんになるリスクを低くできると考えられている。いずれも、毎日の生活で努力を続けることで実践が可能だ。
(1) 禁煙する、(2) 食生活を見直す、(3) 適正体重を維持する、(4) 身体を動かす、(5) 節酒する
科学的根拠に根ざしたがん予防ガイドライン「日本人のためのがん予防法」は、国立がん研究センターのホームページで紹介されているので、がんを予防するために、一読することをお勧めする。
「健康教育」の勧め
閉会の挨拶では、村田正弘 先生(セルフメディケーション推進協議会 会長)が講演。個人や地域が直面する健康問題を解決するに、自ら必要な知識を獲得して、直面している問題に自ら積極的に取り組む実行力を身に付けるために、「健康教育」が必要とされている。
すべての人に勧められるのは、(1) 正しい知識や理解をもつこと、(2) 健康行動を起こそうという気持ちを起こすこと、(3) 日常生活で健康生活を実践し習慣化すること。自分の体の状態を知り、健康の保持・増進のために適切に行動できるセルフケアが求められている。
「全国生活習慣病予防月間」について、詳しくは下記サイトをご覧ください。
2018年度 ―「食生活と生活習慣病・がん予防」― 

開催:2018年2月7日(水) 13:30~15:45 日比谷コンベンションホール

【講演プログラム】
導入講話「生活習慣病予防と食生活」
演者:蒲池 桂子 先生(女子栄養大学 教授)
講演(1)「高血圧の怖さと少食、少塩のすすめ」
演者:猿田 享男 先生(慶應義塾大学 名誉教授)
座長:細谷 龍男 先生(東京慈恵会医科大学 名誉教授)
講演(2)「食生活とがん予防・治療 ~2度のがん罹患体験をふまえて~」
演者:小西 敏郎 先生(東京医療保健大学 副学長、医療栄養学科長)
座長:桑野 博行 先生(群馬大学大学院総合外科学 教授)
総合討論
演者:登壇者全員
座長:座長:池田 義雄 先生(タニタ体重科学研究所 名誉所長、元 東京慈恵会医科大学 教授)
■ 主催
一般社団法人 日本生活習慣病予防協会
公益財団法人 がん集学的治療研究財団
認定NPO法人 セルフメディケーション推進協議会
■ 後援
厚生労働省
公益財団法人 健康・体力づくり事業財団
健康日本21推進全国連絡協議会
一般社団法人 日本産業保健師会
糖尿病治療研究会
読売新聞社
■ 協賛
サラヤ株式会社
株式会社タニタ
森永乳業株式会社
カリフォルニアプルーン協会
株式会社ローソン
―食生活とがん予防・治療~2度のがん罹患体験をふまえて―

座長:群馬大学大学院総合外科学 教授
がん集学的治療研究財団 常務理事 桑野 博行 先生

演者:東京医療保健大学 副学長/医療栄養学科長
がん集学的治療研究財団 倫理委員会委員
小西 敏郎 先生
● 二つ以上のがんに罹患する人も増えている
小西先生から、近年のがん医療のトピックスの一つとして、高齢化やがん治癒成績の向上とともに、一度なにかのがんに罹患し治癒した人が別のがんに罹患する「二次がん」の発生が増えている現状を紹介した。小西先生自身も胃がん(ピロリ菌陰性)と前立腺がんの二度のがん罹患体験をもつ。小西先生は、自身が食生活等、生活習慣に気を付けていたのにもかかわらず、二度罹患したことから「がんは高血圧と異なり、こういう食生活をすれば予防や治療ができるという確実なものはない」と述べた。
● がん予防のための、現時点でのエビデンスは?
「がん予防に確実なものはない」としつつも小西先生は、現時点でのエビデンスを整理し紹介した。まず、すべてのがんに共通して言えることとして、毎日15分程度の軽い運動が予防につながる可能性、肉食ががんを増やす可能性、飲酒により顔が赤くなる人は飲酒が発がんを増やす可能性があるという。その上で、エビデンスレベルは不均一ながらも最先端の情報を紹介。塩分過多と胃がん、アルコール摂取と食道がん、加工肉と大腸がんの関係など、10種類のがんについて網羅的に解説。肥満や糖尿病も発がんに関与していることに注意を促した。
【日本人のがんを防ぐには?】
・ 生活習慣や感染対策
・ 毎日15分程度の軽い運動で心血管疾患やがんの予防を
・ がんの原因は「肉食」
・ 塩分が多い食事はピロリ菌の炎症を助長して胃がんに
・ 熱いものは食道の粘膜を傷つけて食道がんに
・ 食卓に野菜を盛り付けて胃がん・食道がんを減らす
・ 顔が赤くなる人は アセトアルデヒドが体内に増えて発がん
・ 肥満や糖尿病も発がんに
▼ がんを予防するには、さまざまな食材をバランスよく。
▼ しかし「聖人君子?」もがんになる。
▼ がんの原因の1/3は運。
● 体への負担が少ない「腹腔鏡手術」が大きく進歩
このような注意を守ることで発がんを減らせる可能性はあるものの、高血圧などの生活習慣病の予防ほど確かなものではない。そのためがんの予防に関しては、とにかく早期に発見し先制的に治療することが重要であることを小西先生は強調した。
その具体例として、年1回の定期的ながん検診により、腎がんがみつかり部分切除で治癒した症例や、一般的に予後が悪いとされている膵がんを治療できた症例などを紹介した。また大腸がんについては、内視鏡検査でそれによる死亡を30%減らすことができるという。
がん検診の積極的な受診も含めて“生活習慣を改善”することが、高血圧等の生活習慣病を予防と、がんの治癒につながると言えそうだ。
2017年度 ―禁煙とがん治療― 

開催:2017年2月8日(水) 13:30~15:45 日比谷コンベンションホール
【講演プログラム】
講演(1)「オリンピックと受動喫煙防止法」
演者:村松 弘康 先生(中央内科クリニック院長)
座長:宮崎 滋 先生(公益財団法人 結核予防会 理事・総合健診推進センター長)
講演(2)「先進がん医療とがん予防の最新知見」
演者:北島 政樹 先生(国際医療福祉大学 名誉学長)
座長:佐治 重豊 先生(公益財団法人 がん集学的治療研究財団 理事長、岐阜大学 名誉教授)
総合討論
演者:登壇者全員
座長:池田 義雄 先生(タニタ体重科学研究所 名誉所長、元 東京慈恵会医科大学 教授)
■ 主催
一般社団法人 日本生活習慣病予防協会
■ 共催
公益財団法人 がん集学的治療研究財団
認定NPO法人 セルフメディケーション推進協議会
■ 後援
厚生労働省
公益財団法人 健康・体力づくり事業財団
健康日本21推進全国連絡協議会
一般社団法人 日本産業保健師会
糖尿病治療研究会
読売新聞社 ほか
死亡者数の多い「主要五大がん」

日本では、2人に1人はがんを発症し、3人に1人はがんで死亡するとされている。がんは30年以上にわたって日本人の死因の1位となっており、2016年には約37万4,000人ががんで亡くなっている。
がんの中でも「肺がん」「大腸がん」「乳がん」「胃がん」「子宮がん」は、死亡者数が多く、がん検診の効果が科学的に証明されており、「主要五大がん」と言われている。
2016年の死亡数の1位は肺がんで約7万7,300人が亡くなっており、喫煙との関係が深いことが証明されている。大腸がんによる死者は約5万1,600人で、胃がんを抜いて第2位になっている。食生活の欧米化や運動不足、飲酒などが関連しているとされる。
胃がんでも約4万8,500人が亡くなっており、原因として重要視されているのが、胃に住み着くピロリ菌(ヘリコバクター・ピロリ)だ。ピロリ菌の感染が分かり、内視鏡でピロリ感染胃炎と診断されれば、保険適用で治療を受けられる。ピロリ菌の除菌は、多くの場合で胃がんになる可能性を大きく下げる。
乳がんでは約1万4,000人が亡くなっているが、検診などで早期発見すれば比較的治療しやすいがんだ。子宮がんでは、約6,500人が亡くなっており、特に若い世代で子宮頸がんが増えている。
● がんを防ぐための生活習慣「一無、二少、三多」

北島 政樹 先生
日本のがんの死亡率を下げていくためには、治療の進歩、検診の拡充、生活習慣の改善が3本の柱とされるが、日本のがん検診受診率は約4割と、欧米の7~8割に比べて低く、生活習慣の改善への意識もまだ低いとされている。
生活習慣の改善について、「一無、二少、三多」が、「現代の日本人にとって、実践しやすいやり方で効果を得られる健康習慣であり、がんの予防・改善効果も期待できる」と、北島政樹・国際医療福祉大学名誉学長は言う。
「一無、二少、三多」は池田義雄・日本生活習慣病予防協会理事長が30年前から提唱してきた。「一無」では禁煙、「二少」では食事量や飲酒を少なめの腹八分にし、「三多」では激しい運動でなくてもウォーキングや軽い筋トレなどで身体をできるだけ動かし(多動)、休養をとり、個人差があるにしても睡眠を十分にとり(多休)、多くの人や物と接し生活を創造的にする(多接)ことを勧めている。
● 体への負担が少ない「腹腔鏡手術」が大きく進歩
北島政樹氏は、国内きってのがんの名医として知られ、確かな技術をもつ外科医だ。腹腔鏡とロボット手術の第一人者であり、がん治療の進歩を切り開いてきた。10年前に、当時プロ野球・福岡ソフトバンクホークス監督だった王貞治氏の主治医として胃がんの手術を執刀し、腹腔鏡による開腹なしでの胃の全摘出を成功させた。
胃がんを例にとると、がんが胃やその周辺にとどまっている場合、がんを取り除く治療が行われる。胃がんを取り除く治療には、口から内視鏡を入れて胃壁の一部を切除する「内視鏡治療」と、お腹に小さなあなを数ヵ所あけ、そこから手術器具やカメラを入れてモニターを見ながら行う「腹腔鏡手術」、お腹を開いて胃や周辺を広く切除する「開腹手術」がある。
このうち内視鏡手術は転移のない早期のがんの場合に行われ、進行している場合には、腹腔鏡手術か開腹手術が行われる。
腹腔鏡手術は患者の体への負担が少ない治療法として急速に普及している。傷や出血を最小限に抑え、患者ごとにきめ細かいケアができる腹腔鏡手術は、がん医療の「低侵襲」「個別化」の先陣を切っている。日本内視鏡外科学会ホームページでは、技術認定取得者一覧に認定医のリストが公開されている。
● ロボット手術でより精密で繊細な治療が可能に
この内視鏡外科手術の発展を支えたのが、工学技術の進歩と医療への応用だ。最近では、ロボットを使った手術にも注目が集まっている。
ロボット手術は、ロボットのアームによって手術を行う術式で、患者への体の負担が少ない低侵襲の術式である腹腔鏡手術より、さらに精密かつ繊細な動きが可能になる。
ロボット手術では、医師は、離れた場所で3D画像を見ながらアームを操る。アームには関節があるため自在に曲げることができ、医師の手の震えを除去できる手ぶれ補正機能も付いている。ミリ単位の操作をいとも簡単にこなすことができ、手術の精度は格段に高まっている。
腹腔鏡手術で使う従来のロボットの鉗子では、医師に触覚が伝わらない。そこで、北島氏らは医師の手元で触覚を再現する技術の開発にも乗り出した。ゴムを持てばゴムの、金属を持てば金属の手触りを感じられる。
この触覚を遠隔地に転送する実験も行った。慶應大学理工学部に鉗子の先端を置き、医学部にいる医師まで約20km、世界で初めて触覚を送ることに成功した。このシステムを使えば、病院から離島にいる患者の手術も可能になるという。
● 必要な部位のみをみつけ、低侵襲の腹腔鏡手術で切除
がんができた場所から、身体の他の部分にがん細胞が拡がることを「転移」と言う。転移は大きく分けて、がん細胞が原発巣から直接周囲に浸潤していくもの、血液やリンパ液にのって遠くの臓器に転移していくものがある。
その中でリンパ管の中をリンパ液にのって流れ出たがん細胞が、リンパ節の網にひっかかり、そこで増殖をしてしまった状態を「リンパ節転移」と言う。
がん細胞はリンパの流れにそって最初に到達した、がんにもっとも近い「センチネルリンパ節」(センチネルには見張り番という意味がある)を通り全身に広がる性質があると考えられている。
がんが達していなければその先のリンパ節の切除は不要になる。センチネルリンパ節を調べてリンパ節の切除範囲を決めるのが「センチネルリンパ節生検」だ。
切除する部分のみを検査でみつけ、低侵襲の腹腔鏡手術で取り除く。最新のがん手術の方法は、必要とされる場合にのみにリンパ節を切除する方向に変わってきている。乳がんなどではすでに医療の現場で導入されている。
現在は国際医療福祉大学で、将来を担う人材を育成している北島氏。「以前は体の負担の大きい、大規模な手術をこなせる医師が一流と思われていました。現在は、患者さん一人ひとりに合わせた”低侵襲”で”個別化”した治療ががん治療の中心になってきました。患者さんの期待により多く応えられる医療を目指しています」と、北島氏は言う。
2016年度 ―多接を楽しみ笑って健康長寿― 

開催:2016年2月3日(水) 13:30~15:45 日比谷コンベンションホール
【講演プログラム】
開会の挨拶
村田 正弘(認定NPO法人 セルフメディケーション推進協議会 会長代行)
講演(1)「生活習慣病予防に役立つ多接のすすめ」
演者:池田 義雄 先生(一般研社団法人日本生活習慣病予防協会 理事長)
座長:和田 高士 先生(東京慈恵会医科大学健康科学 教授)
講演(2)「笑う門には福来るーガンと生活習慣病予防」
演者:永井 博弌 先生(岐阜保健短期大学 学長)
座長:佐治 重豊 先生(公益財団法人 がん集学的治療研究財団 理事長、岐阜大学 名誉教授)
総合討論
演者:登壇者全員
座長:宮崎 滋 先生(公益財団法人 結核予防会 理事、総合健診推進センター長)
閉会の挨拶
古田 榮敬(公益財団法人 がん集学的治療研究財団 事務局長・学校法人共済学園 日本保健医療大学 客員教授)
■ 主催
一般社団法人 日本生活習慣病予防協会
■ 共催
公益財団法人 がん集学的治療研究財団
認定NPO法人 セルフメディケーション推進協議会
■ 後援
厚生労働省
公益財団法人 健康・体力づくり事業財団
健康日本21推進全国連絡協議会
一般社団法人 日本産業保健師会
糖尿病治療研究会
読売新聞社
■ 協賛
大塚製薬株式会社
現代けんこう出版
サラヤ株式会社
大正製薬株式会社
株式会社タニタ
株式会社ローソン

講演会出席者は出席者81名
講演1.生活習慣病予防に役立つ多接のすすめ
● 「多接」は多くの人やものに接しストレスの解消をはかること

一般社団法人
日本生活習慣病予防協会
理事長 池田義雄 先生
2014年の日本人男性の平均寿命は80.50歳、女性は86.83歳で、日本は世界でもトップクラスの長寿大国だ。大正時代の日本人の平均寿命は男性が42.06歳、女性が43.20歳だったので、およそ90年で38~43歳分の平均寿命が延びたことになる。
その一方で、糖尿病、心疾患、脳卒中など生活習慣が要因となる疾患が増えてきた。2型糖尿病、心筋梗塞・脳卒中などの心臓血管病、がん、慢性肺疾患など総称して「非感染性疾患」(NCD)と呼ぶ。超高齢化社会の到来に伴い、非感染性疾患を予防することがますます重要になっている。
池田義雄・日本生活習慣病予防協会理事長は1990年代から、この「一無、二少、三多」を、すべての人の健康生活の基本となる生活スタイルとして勧めている。「日本人の健康寿命を延ばすために非感染性疾患の予防・対策が必要です。一無、二少、三多は万人共通の養生法となります」と池田氏は言う。
「一無」は、禁煙。たばこは、肺がんやCOPD(慢性閉塞性肺疾患)の最大の原因であるばかりでなく、虚血性心疾患(狭心症、心筋梗塞)や糖尿病も悪化させる。
「二少」は、少食と少飲。糖質、タンパク質、脂質の3大栄養素のバランスのとれた適量摂取と、ビタミン、ミネラル、食物繊維などを適切に摂取する。少飲はもちろん少酒。その目安は男性ではビール中ビン1本または日本酒1合くらいまでで、女性ではこれより少ない量が推奨される。「節度ある適度な飲酒」を守ることが肝要だ。
「三多」の多動と多休は、自分に合った適度な運動と質のよい休養。運動は歩行を中心とした有酸素運動、筋力トレーニング、体操やストレッチングなどを組み合わせて、1日1時間。休養は、1日6時間以上の睡眠を中心にストレスの解消と疲労の蓄積を防ぐようにする。
西園寺公望は明治から昭和まで政治の中枢で活躍した政治家で、伊藤内閣で文部大臣、外務大臣、立憲政友会総裁などを務めた。人にその健康法を問われると、少食、多動、多休、多接の「一少、三多」であると答えるのが常だった。池田氏はそれを発展させて、喫煙、また昔から飲酒は健康障害の大きな要因であったことをふまえ「一無、二少、三多」を提唱した。
また、江戸時代中期の儒学者で80代半ばまで生きた貝原益軒は「楽しみの達人」だった。長生きして人生を楽しむために節制を説き、虚弱体質や不遇を乗り越え、生涯現役、夫婦相愛、健康にして長寿という理想の人生をまっとうした。1713年に著した「養生訓」には、健康と長寿を実現するための心構えがつづられている。そこでは新しいライフスタイルを勧め、老いることの素晴らしさが説かれている。
● 「多接」を実践してストレスに対処
とりわけ現代では「多接」を実践して、ストレスに対処することが重要となっている。ストレスは、生きていく上で避けることができないものだが、ストレスに気づき、うまく対処することができれば、また、多くの人の支援を受けて、適切に対応することできれば、人生を豊かにおくることができる。ストレスを自分自身でコントロールする術を身に着けることが大切だ。
うつ病など精神疾患にかかる社員の増加が社会問題となっており、2015年から社員が50人以上の事業場を対象に、労働安全衛生法に基づく「ストレスチェック」の実施と高ストレス者からの申し出による産業医の面談の実施等を義務付ける制度が始まった。
ストレスチェック制度は、定期的に労働者のストレス状況について検査を行ない、本人にストレスに対する気づきを促すことでメンタルヘルスの不調の発生を低減させ、より働きやすく健康的な職場に改善することを目的としている。
池田氏は「多接」について、「ストレスを解消し、きずなを深め、連帯感をもって創造的な生活をおくることが大切。悩みを一人で抱え込まないことがメンタルヘルスには必要です」と指摘する。こころの不調には、背後にそのきっかけとなる出来事やストレスの原因が潜んでいることがある。
ストレスの原因になりうる要因として、自分がどのような出来事を自覚しているのかに気づくことは、とても大切だ。気になる場合には、家族や、職場の上司や同僚、医師、産業保健スタッフなど、相談しやすい人に相談してみると効果的だ。
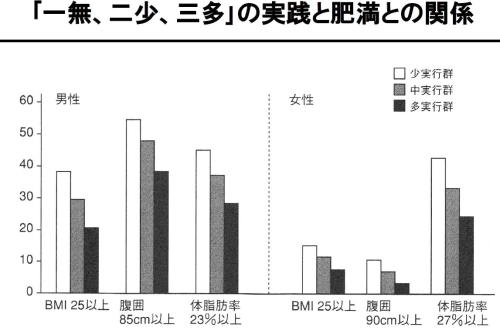
● 「一無、二少、三多」を実践している人ほどメタボが減少
池田義雄・日本生活習慣病予防協会理事長が25年前から提唱している「一無、二少、三多」がメタボリックシンドロームの発症を効果的に減らすことは、和田高士・東京慈恵会医科大学院健康科学教授の調査でも明らかになっている。
人間ドック受診者9,500人について7年間にわたって追跡調査した結果、池田氏が提唱する健康習慣が、従来の健康習慣に比べてメタボリックシンドローム(内臓脂肪症候群)の発症をより効果的に減らすことがわかった。
健康習慣については、レスター・ブレスロー教授が1965年に提唱した「7つの健康習慣」や、森本兼曩教授が発表した「8つの健康習慣」が知られているが、「一無、二少、三多」はこれらを凌駕することが証明された。
和田教授は、「一無、二少、三多」の実行数を、実践率を少・中・多に分けてメタボリックシンドロームの発症率を探った。その結果、「一無、二少、三多」の実践数に比例してメタボ発症の抑制が見られ、右肩下がりの下降線を描いた。
講演2.笑う門には福来たる─ガンと生活習慣病予防
● 笑うと免疫力が向上し、ナチュラルキラー(NK)細胞が活性化する

岐阜保健短期
大学 学長
永井博弌 先生
「笑い」は体にさまざまな良い効果をもたらすことが、最近の研究で明らかになってきた。永井博弌・岐阜保健短期大学学長は、笑いが生活習慣病の予防、痛みの除去、認知症予防に役立つことを最新の研究成果をもとに紹介した。
若くて健康な人の体にも1日におよそ5,000個ものがん細胞が発生している。体内に発生するがん細胞や侵入してくるウイルスを攻撃しているのが、リンパ球の一種であるナチュラルキラー(NK)細胞だ。
人間の体内にはNK細胞が50億個もあり、その働きが活発だとがんや感染症にかかりにくくなる。NK細胞がどれだけ活発にがん細胞やウイルスを攻撃するかをあらわしているのがNK活性度だ。
岡山県のすばるクリニックの伊丹仁朗氏らは、20~62歳の男女19名に、約3時間漫才や喜劇などで大いに笑う体験をさせ、直前と直後に採血し、NK活性度を調査する研究を行った。
その結果、大笑いした後は、もともとNK細胞の働きが低い人は高くなり、高すぎた人は低くなって、適正な状態に落ち着いていた。笑った後には、感染予防やNK細胞の活性化などに関わる遺伝子群の発現が高まっていた。
また、筑波大学名誉教授の村上和雄氏らが行った研究では、笑いが食後血糖値を抑えることが判明した。食事の後は、正常な人でも血糖値が上昇するが、糖尿病の患者では急激に上がる。実験では、参加者に1日目は糖尿病についての単調な講義を受け、2日目には吉本興業の芸人による漫才を鑑賞して大笑いしてもらった。
その結果、講義を聞いた日の食後血糖値は平均で123mg/dL上がったのに対し、漫才を鑑賞した日は77mg/dL上昇した。つまり、漫才で爆笑した日は講義を聞いた日に比べ、食後血糖値の上昇が46mg/dLも抑えられていた。
「笑うと免疫力が高まるだけでなく、ほかにも体にさまざまな良い効果をもたらします」と、永井氏は説明する。
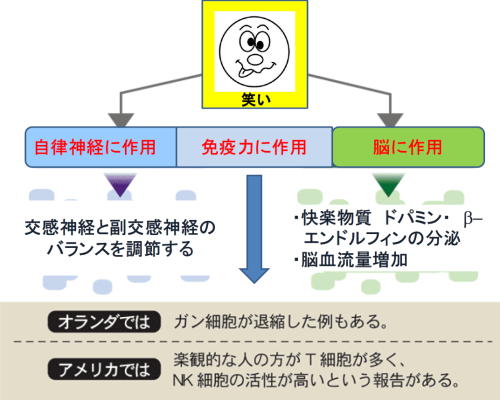
● 笑いの健康効果
(1) 自律神経に作用
交換神経(緊張)と副交感神経(リラックス)を適度に切り換え活性化する。
(2) 脳の働きが活性化
脳の海馬は、新しいことを学習するときに働く器官。笑うとその容量が増える。また、笑いによって大脳新皮質に流れる血液量が増加するため、脳の働きが活発になる。
(3) 快感物質ドーパミンが放出
笑うと大脳辺縁系でドーパミンが放出される。ドーパミンは快の感情(喜び)を促す物質で、白血球を活性化する。笑うと鎮痛作用と快感作用のあるエンドルフィンの分泌も増える。
(4) 血行促進
笑ったときの呼吸は、深呼吸や腹式呼吸と同じような状態。体内に酸素がたくさん取り込まれるため、血のめぐりがよくなって新陳代謝も活発になる。
海外では小児科医が入院中の子どもの前でピエロの真似などをして気分をリラックスさせたり笑いを誘って、病気の快復力がどれだけ変化するかを調べるなど、笑いと健康に関する研究には早くから取り組まれている。
● 楽しく笑うと免疫力が高まり、認知症を予防できる
現在、日本は高齢化が急速に進んでおり、それにともなって高齢者の認知症患者の数は増加の一途をたどっている。
また、この認知症は糖尿病や高血圧などの生活習慣病と深く関連しており、たとえ若い世代であっても早い段階から認知症対策やその予防について意識を高めておくことが必要だ。
笑いは認知症に対して、認知機能の維持やその症状の進行を遅らせる効果をもつものとしても注目を集めている。近年、笑いにはストレス解消や脳の血流量の上昇をうながすなど、心身の健康に対するさまざまな効果・効能があるという研究結果が報告されている。
免疫力を高めたり、認知症を予防するために、楽しく笑うことに含め以下のような方法が効果的だ。
・ 適度な運動を週5回続ける
ウォーキングを毎日約30分、少し速いと思えるくらいのペースで続けると効果的だ。過労になるほどの激しい運動はマイナスになることもあるので、適度な運動をこころがけることが必要。
・ 自分の好きなことを見つけて熱中する
歌が好きならカラオケ、スポーツが好きなら自分でやったり観戦したり、絵を描くのが好きなら描いてみる。そんな楽しい趣味がNK細胞を活性化させる。好きなことに打ち込むときの集中力がカギとなる。
・ おもしろいことがなくても、笑顔を心がける
別に楽しいことがなくても、この表情を作るだけで脳は笑っていると錯覚し、気分がほぐれてくる。作り笑顔を続けた後にNK細胞が活性化するという実験結果がある。“いつも笑顔で”が免疫力アップに効果的だ。




座長をされた佐治重豊理事長
World Cancer Day 2016(世界対がんデー 2016.2.4)
サイトで日本における対がんアクションとして講演会が紹介されました。
UICC(国際対がん連合)では毎年2月に世界対がんデー(World Cancer Day、WCD)として全世界規模でがんへの意識向上、最良のがん予防対策、早期診断、全人的治療等への取組みを促し、年間数百万人のがん死を減らす運動を展開しています。
市民公開講座の「全国生活習慣病予防月間」の趣旨を World Cancer Day の一環として、全世界にネット配信いたしました。


2015年度 ―“多休”で生活習慣病・がんを予防する― 

開催:2015年2月4日(水) 13:30~15:45 日比谷コンベンションホール
【講演プログラム】
開会の挨拶
村田 正弘(認定NPO法人 セルフメディケーション推進協議会 会長代行)
講演(1)「睡眠障害の診断と治療」
演者:伊藤 洋 先生(東京慈恵会医科大学精神神経科 教授、葛飾医療センター院長)
座長:和田 高士 先生(東京慈恵会医科大学教授、新橋健診センター長)
講演(2)「免疫力の向上に役立つ多休とがん予防 ―がんの免疫療法を中心に―」
演者:山岸 久一 先生(京都府特別参与・京都府地域医療支援センター長)
座長:佐治 重豊 先生(公益財団法人 がん集学的治療研究財団 理事長/岐阜大学 名誉教授)
総合討論
演者:登壇者全員
座長:池田 義雄 先生(一般社団法人日本生活習慣病予防協会 理事長)
閉会の挨拶
池田 義雄 先生(同上)
■ 主催
一般社団法人 日本生活習慣病予防協会
■ 共催
公益財団法人 がん集学的治療研究財団
認定NPO法人 セルフメディケーション推進協議会
■ 後援
厚生労働省
公益財団法人 健康・体力づくり事業財団
健康日本21推進全国連絡協議会
一般社団法人 日本産業保健師会
糖尿病治療研究会
読売新聞社
■ 協賛
サラヤ株式会社
大正製薬株式会社
株式会社タニタ
三井製糖株式会社
株式会社ローソン

講演会出席者は出席者127名
講演1.睡眠障害の診断と治療
演者:伊藤 洋 先生(東京慈恵会医科大学精神神経科 教授/葛飾医療センター院長)
● 5人に1人が睡眠について悩んでいる
日本人の5人に1人は、睡眠に関する悩みをもっている。2013年国民健康・栄養調査によると「睡眠全体の質に満足できない」という人は、男性で22%、女性で23%に上る。睡眠障害は糖尿病や高血圧などの生活習慣病を悪化させる原因になり、睡眠の質を高めるとそれらの病気も改善することが知られている。睡眠障害を積極的に治療することが必要だ。
例えば、糖尿病では10~25%の頻度で睡眠障害が見られ、糖尿病や高血圧に悪影響を及ぼす。また、不眠の症状がある人は糖尿病や高血圧になる確率が高く、不眠症状のない人に比べると2倍高い。不眠症状が治れば糖尿病や高血圧が改善するという研究データもある。
慢性的な不眠がきっかけとなって引き起こされる「メタボリックシンドローム」や「概日リズム睡眠障害」「睡眠時無呼吸症候群」「むずむず脚症候群」「レム睡眠行動障害」など、睡眠障害が関連する病気は多い。
睡眠障害は、日中の眠気の原因となり、判断力の低下や反応時間の遅延をまねく。交通事故を起こした運転者で、夜間睡眠が6時間未満の場合に追突事故や自損事故の頻度が高いという調査結果がある。また、スリーマイル島原子力発電所事故やスペースシャトルチャレンジャー号事故など、睡眠障害による眠気が原因となったとされる事故も多い。
高血圧や糖尿病、メタボリックシンドロームなどを治療するときには、睡眠障害にも注意して治療すると効果を高められることが多い。また、治療してもなかなか改善しない高血圧や高血糖の背後に睡眠時無呼吸症候群が隠れている場合は、睡眠の質を良くすると疾患が改善することが知られる。
● 睡眠の問題が解決できない場合は医師に相談を
寝つけない、熟睡感がない、十分に眠っても日中の眠気が強いことが続くなど、睡眠に問題が生じて、日中の生活に悪い影響があらわれ、自らの工夫だけでは改善しないと感じた時には、早めに専門家に相談することが重要だ。
「眠れる状況はあっても眠れない」ことに加えて、「眠気のために日中の活動に支障がある」といった状態が通常1ヵ月以上続くと不眠症と診断される。不眠症には、寝つきが悪い「入眠障害」、寝ている途中で目が覚める「中途覚醒」、朝早く目覚める「早朝覚醒」、熟睡した感じがしない「熟眠障害」の4つのタイプがあり、これらの症状を複数併せもつ患者が少なくない。
不眠で医療機関を受診し、問診や検査の結果不眠症と診断された場合は、眠りを妨げる要因を減らし眠りやすい環境をつくる睡眠衛生指導が行われる。睡眠衛生指導は、快適な眠りを阻害する状況を減らす治療法で、「寝室を暗く静かにする」「眠る前には明るい光を避ける」「眠くなってから寝床に行く」「眠る4時間ぐらい前からカフェインをとらない」など、生活習慣を見直すことから始められる。
そのうえで睡眠薬を使った治療が始められる。睡眠薬に対して「副作用がある」「依存性がある」「認知症になりやすい」というイメージをもつ人は少なくない。しかし、現在多用されている睡眠薬は、強い副作用や依存が生じにくい薬が主に使われており、適切に使用すれば効果的な治療手段となる。むしろ不眠があるのに放っておく方が認知症になる危険性は高まる。
睡眠薬について誤解していると、治療を受ける必要があるにもかかわらず、市販薬や寝酒などで対処してしまい、かえって不眠を悪化させてしまうことがある。正しい知識を持ち、適切な治療を受けることが大切だ。
● 睡眠薬は適切に利用すれば安全性が高い
睡眠薬は効果の持続時間によって「超短時間型」「短時間型」「中間型」「長時間型」の4種類に分類され、寝つきの悪いタイプには超短時間型、中途覚醒タイプには中間型・長期型、早朝覚醒タイプには長時間型が処方される。
また、治療に使われているのは、不安やストレスで眠れない場合に有効な「ベンゾジアゼピン系」、寝つきが悪い場合に有効な「非ベンゾジアゼピン系」、メラトニンという脳内のホルモンの受容体に働きかける「メラトニン受容体作動薬」、脳の覚醒を維持させるオレキシンの受容体を遮断する「オレキシン受容体拮抗薬」の4種類だ。
ベンゾジアゼピン系と非ベンゾジアゼピン系の薬は、ともに脳の神経の活動を抑えるタイプの薬であり、服用してすぐに強い眠気を感じる。それに対し、メラトニン受容体作動薬は、しばらく使い続けているうちに自然によく眠れるようになるという薬だ。
薬の種類や量は、不眠のタイプや年齢などにより個別に処方され、経過を見ながら調節されるので、医師の指示通りきちんと服用することが欠かせない。そのためには受診時に服用状況や症状を医師に伝え、薬への不安や疑問があれば相談することが重要となる。
● アルコールは睡眠の質を著しく低下させる
アルコールは睡眠の質を著しく低下させるので、飲み過ぎには注意が必要だ。アルコールには寝付きをよくする効果があるが、睡眠の後半で眠りの質を低下させる。さらには、徐々に飲む量が増え、いつの間にかアルコール依存症になってしまう例も少なくない。
さらにアルコールによる利尿作用や、寝汗をかきやすくなることにより、睡眠が中断されやすくなる。また、血液が濃くなり、血管が詰まりやすくなるため、脳梗塞や心筋梗塞のリスクも高くなる。また、お酒を飲んで仰向けに寝ると、いびきが多くなり、睡眠時の無呼吸のリスクも上昇する。寝酒はほどほどにし、どうしても寝付けないという場合は専門家に相談した方が良い。
アルコールと睡眠薬一緒に飲むと、両者が作用し合い作用が強まり、危険な状態になることがある。記憶障害、ふらつき、めまい、寝ぼけ、脱力など、事故につながることも多いので注意が必要だ。
講演2.がん予防に向けての免疫療法の位置付け-免疫療法を中心に-
● 生活習慣を改善すればがんの発症リスクを下げられる

山岸 久一 先生
日本のがんによる死亡数は男女あわせて34万4,000人で、1980年代からずっと日本人の死因の1位を占めている。部位別にみると、男性では肺がん(24%)と胃がん(16%)、女性では大腸がん(14%)、肺がん(13%)が多い。
がん細胞は、正常な細胞の遺伝子に傷がつくことにより発生する。これに対して、細胞増殖を停止させるブレーキとなる遺伝子が「がん抑制遺伝子」。ちょうど車のブレーキがそのスピードを制御するように、がん抑制遺伝子は細胞増殖サイクルのブレーキとして働く。これらの遺伝子が正常に機能できないと、細胞増殖に異常が起こり、がん化が始まると考えられている。
がんには絶対的な予防法はなく、誰にでもがんになるリスクはある。しかし、これまでに行われた大規模調査などから、多くのがんの発症には生活習慣が深く関わっており、生活習慣を改善すればがんになる確率を下げられることが分かってきた。
● がん予防のための生活習慣
・ たばこを吸わない
たばこの煙には多くの発がん物質が含まれており、ほとんどの部位のがん発症を増やす。たばこの煙を吸うことで、煙の通り道(口・喉・肺など)、唾液などに溶けて通る消化管(食道・胃など)、血液(肝臓・腎臓など)でがんのリスクが高くなる。回りにいる人にたばこの煙を吸わされてしまう受動喫煙もがんのリスクを高める。たばこを吸う人はいますぐ禁煙をするべきだ。禁煙外来を受診すれば、禁煙の成功率は上昇する。
・脂肪を摂り過ぎない
脂肪の過度の摂取もがんの発症を増やす原因となる。食べ過ぎは動脈硬化をまねき、心臓病や脳血管障害などの発症の原因にもなる。特に肉類など動物性食品には飽和脂肪が多く含まれるので、注意が必要だ。赤肉(牛、豚などの肉)や加工肉(ソーセージ、ハム、ベーコンなど)を食べ過ぎないようにする。
・ バランスのとれた健康的な食事
野菜や果物、全粒粉、豆類など、健康的とされる食品を選んで毎日食べると、がん発症を、確実にとはいえないまでも、かなりの確率で予防できることが確かめられている。毎日の食事で十分な量の野菜や果物をとることが大切。また、塩分を抑えること(減塩)は、胃がんの予防につながり、高血圧や循環器疾患のリスクの低下にも役立つ。
・ 運動でがんを予防
運動や身体活動の量が高い人ほど、がんの発生リスクが低くなる。運動量を増やすと、がんだけでなく脳卒中や心筋梗塞などのリスクも低くなり、死亡リスクが全体に低くなる。ウォーキングなどの中強度の有酸素運動を1日30分以上、毎日続けることが目標となる。
・ 適正な体重を維持する
肥満度の指標であるBMI(改革指数)の値が25未満の標準体重の人では、がんのリスクが低く、死亡のリスクが低いことが分かっている。がんを含む全ての原因による死亡リスクは、太りすぎでも痩せすぎでも高くなる。食事や運動をコントロールして適正体重を維持することががん予防になつがる
・ アルコールはほどほどに
アルコールは体内でアセトアルデヒドに変わり、アルコールとアセトアルデヒドには発がん性があることが確かめられている。アルコールに弱い人が飲み過ぎると口腔・咽頭・食道の発がんリスクが特に高くなる。過度のアルコール摂取は、結腸、腎臓、肝臓などの部位のがん発症も増やす。習慣的に飲酒をする人は、適度な量をこころがけて、飲み過ぎないようにすることが必要だ。
・ がん検診を受ける
がん検診の目的は、がんを早期発見し、適切な治療を行うことでがんによる死亡を減少させることだ。症状がなくても検診を受けて、がんを早期発見し治療することが大切。無症状であれば進行がんは少ない。早期のうちにがんを治療することで、がんによる死亡のリスクを軽減できる。あなたに適切ながん検診とスケジュールについて、医師によく相談をしよう。
● 注目される第4のがん治療法「免疫療法」
現在のがんの三大治療法は「外科治療」「放射線治療」「化学療法」だが、これに続く第4のがん治療法として注目されているのが「免疫療法」だ。
「免疫療法」は、免疫細胞を人工的に増加し、その働きを強化することでがん細胞を抑え込もうという治療法だ。具体的には、患者自身の血液から免疫細胞を取り出し、数を増やしたり、がん細胞を攻撃する働きを強化する。つまり「自分で治す力」を活用するという方法だ。
健康な人でも、毎日おおよそ3,000~5,000個もの細胞ががん化しているとされる。しかし、がん細胞のほとんどを、ナチュラルキラー(NK)細胞、リンパ球などの免疫細胞が排除するため増殖しない。さまざまな理由でがん細胞と免疫細胞のバランスが崩れ、がん細胞の増殖が上回った時にがんを発症する。
体の中には、白血球という免疫を担う細胞がある。免疫細胞には、マクロファージ、樹状細胞、好中球、ヘルパーT細胞、キラーT細胞、制御性T細胞、Bリンパ球、ナチュラルキラー(NK)細胞、NKT細胞など多くの種類があり、日々体の中の異物を排除している。がん細胞もこれら免疫細胞の排除対象になる。
免疫の主役はT細胞であり、大きくがん関連抗原を認識してがん細胞を特異的に排除するキラーT細胞と、抗体産生をしたりキラーT細胞などを活性化するヘルパーT細胞に分類される。
がんを発症し「免疫抑制細胞」(抑制性T細胞)が異常に増えると、「免疫抑制」という状態になり、免疫細胞は増えたり活性化するのが難しくなる。その結果、免疫力でがんの転移や増殖を防げなくなる。最新の研究では、抑制性T細胞を除去し、免疫抑制を低減する治療法が効果的とみられている。
また、「がん抗原ワクチン療法」は、がん抗原と呼ばれるがん細胞にある特有の目印を投与し、これを標的にしたキラーT細胞ががん細胞だけを攻撃するという仕組みだ。がん抗原によって免疫細胞のキラーT細胞が刺激されて、その働きが高まることを利用したものだ。
現在研究が進められている「ペプチドワクチン療法」は、血液中にあるリンパ球や抗体が効率よく反応できるがんペプチドワクチンを用いて、免疫機能を増大させることでがん細胞を特異的に攻撃することでがんの増殖を抑えようという治療法だ。
さらに、がんに発現するタンパク質「WT1」をがん抗原として用いる「樹状細胞ワクチン療法」を投与する新たな治療法の開発も進められている。がん細胞にだけ現れるWT1を目印にして、免疫細胞がこのペプチドを標的に攻撃をかけることでがん細胞を減らすというものだ。開発されている「WT1」はがん治療に最適化されており、より強力ながん免疫を誘導できるという。
がん治療のための「免疫療法」は開発が進められている段階で、まだ日常診療では利用ではないが、抗がん剤や放射線治療と組み合わせると効果を得られると有望視されている。免疫療法を受けるには、大学病院、クリニックなどの臨床試験、先進医療制度などを利用する方法がある。



2014年度 生活習慣病の予防とがん治療 

開催:2014年1月30日(金) 18:30~20:30 千代田区立内幸町ホール
【講演プログラム】
開会の挨拶
村田 正弘(セルフメディケーション推進協議会 専務理事/明治薬科大学 客員教授)
講演(1)「多動はなぜ必要か?~実施率100%の運動指導~」
演者:田村 好史 先生(順天堂大学大学院代謝内分泌内科学・スポートロジーセンター 准教授)
座長:横田 邦信 先生(日本生活習慣病予防協会 参事/東京慈恵会医科大学 教授)
講演(2)「がんでは死なないために~がん予防と最先端治療について」
演者:佐治 重豊 先生(公益財団法人がん集学的治療研究財団 理事長/岐阜大学 名誉教授)
座長:井上 修二 先生(日本生活習慣病予防協会 副理事長/桐生大学 副学長)
総合討論
演者:登壇者全員
座長:池田 義雄 先生(一般社団法人日本生活習慣病予防協会 理事長)
閉会の挨拶
池田 義雄 先生(同上)
■ 主催
一般社団法人 日本生活習慣病予防協会
公益財団法人 がん集学的治療研究財団
認定NPO法人 セルフメディケーション推進協議会
■ 後援
一般社団法人 日本産業保健師会
糖尿病治療研究会
読売新聞社
大正製薬株式会社
株式会社タニタ
三井製糖株式会社
■ 協賛
アボットジャパン株式会社
エクセルエイド少額短期保険株式会社
株式会社三和化学研究所
株式会社ローソン
なお、講演会出席者は114名でした
講演1.多動はなぜ必要か?~実施率100%の運動指導~
演者:田村 好史 先生(順天堂大学大学院代謝内分泌内科学・スポートロジーセンター准教授)
運動は2型糖尿病や高血圧症、脂質異常症などの主要な治療手段として位置付けられているが、治療だけでなく、糖尿病予備群、動脈硬化症の予防にとっても重要な介入方法となる。運動不足そのものが、がんなどの疾患のリスクになることも、しっかりと認識する必要がある。
順天堂大学の田村好史先生は、骨格筋細胞内の「異所性脂肪」の蓄積が、全身的な肥満から独立してインスリン抵抗性を引き起こす可能性を明らかにした。脂肪は皮下脂肪や内臓脂肪に蓄積すると考えられてきたが、それ以外の肝臓、筋肉、膵臓などにも第3の脂肪ともいうべき異所性脂肪として蓄積し、インスリン抵 抗性やインスリン分泌に関わっている。
血糖値を左右する臓器は肝臓と筋肉だ。健常者は肝臓と筋肉が正常に働き、糖分を蓄える役割を十分に発揮するが、糖尿病患者は肝臓と筋肉のインスリンの効 きが悪く、糖尿病の発症やその過程で糖を蓄える能力が失われていき、血糖値が上昇する。そのような状態が「インスリン抵抗性」で、糖尿病の病態生理のひとつだ。
実際に、2型糖尿病患者が2週間程度の入院治療に際して、2~3kgの体重減少があると、これに伴い血糖値や中性脂肪値が有意に改善するという。その理由は、食事療法により、肝臓内の脂肪(脂肪肝)が減ることと、運動療法により骨格筋の細胞内脂肪が改善することだ。
食事・運動療法をしっかりと行っていけば、異所性脂肪が改善し、確実に効果が出てくる。細かく調べてみると、ふだん運動習慣がなく1日の運動量が 100kcal(歩数約3,000歩)ぐらいの人は筋肉に脂肪がたまりやすいという。逆に、1日300kcal(歩数約1万歩)の運動をしている人は、脂肪筋になりにくい。
つまり、ふだんからたくさん歩いていれば、食生活が多少乱れても病気になりにくくなる。「歩くこと」が、非常に大切であることは、これまで調査結果からも明らかだという。
気になるのは、日本人は皮下脂肪をためる容量が欧米人よりも小さく、少し太っただけで異所性脂肪が蓄積する可能性が高いことだ。日本人の脂肪摂取比率は 50年で4倍近くに増え、交通機関の発達により身体活動量が低下しており、異所性脂肪がたまりやすい生活スタイルをもつ人が増えている。
● 糖尿病の患者はがんの発症リスクが高い
糖尿病の患者は大腸、肝臓、膵臓がんのリスクが高くなることを、日本糖尿病学会と日本癌学会の合同委員会が2013年に行った発表で明らかにした。
日本人の男女33万以上を対象に、糖尿病患者のがん罹患率と、そうでない人のがん罹患率を比較。その結果、糖尿病患者は、肝臓がんのリスクが1.97倍、膵臓がんが1.85倍、大腸がんが1.4倍と高かった。
両学会は、糖尿病とがん両方の予防につながる生活習慣を推奨するとともに、糖尿病患者が適切にがん検診を受けるよう呼びかけている。
糖尿病の既往があるとがんにかかりやすくなる理由として考えられているのは、糖尿病が引き起こす体内の変化だ。膵臓から分泌されるインスリンの作用が不 足すると、それを補うために高インスリン血症やIGF-I(インスリン様成長因子1)の増加が生じ、これが肝臓、膵臓などの部位における腫瘍細胞の増殖を 刺激して、がん化に関与すると考えられている。
肥満や運動不足によっても高インスリン血症は引き起こされる。肥満や運動不足と関連の強いがんでは、類似のメカニズムでがんを発症する可能性がある。
講演2.がんでは死なないために~がん予防と最先端治療について

佐治 重豊
理事長
人間の身体は約60兆個の細胞でできている。そしてその細胞の中にある遺伝子に異常が起きて、正常な細胞ががん細胞になる。その意味で、がんは「遺伝子の病気」だという。
人間の体は、多くの細胞からできている。体には、傷ついた遺伝子を修復したり、異常な細胞の増殖を抑えたり、取り除く仕組みがある。しかし、異常な細胞が監視の目をすり抜け、無制限に増えることがある。それががんという病気だ。
がんは老化現象のひとつであり、完全に予防するのは困難で、誰にでもがんになるリスクはある。しかし、これまでに行われた大規模調査などから、多くのがんの発生には生活習慣が深く関わっており、それらの生活習慣を変えればがんになる確率を下げられることが分かってきた。
たとえば、禁煙や節酒を心がけることで、肺がんや大腸がんなどのリスクを下げることができる。 体格では「太りすぎ」や「やせすぎ」は、がんになるリスクを高めることがわかっている。成人期の体重増加を5kg未満にすることががん予防に役立つ。
食事では、「野菜と果物をしっかりとる(野菜を1日に350g以上をとるのが目標)」、「塩分や塩蔵食品は控えめにする」、「赤肉、加工肉のとり過ぎに注意する」という3つのポイントをおさえて、バランスのよい食事をとることが大切だ。
過度の飲酒もがん全体のリスクを上げる。アルコールを男性は1日に2杯まで、女性は1杯までを心がけることが大切だ。
感染症については、ヘリコバクター・ピロリ(ピロリ菌)が胃がんのリスクを上げることや、B型およびC型肝炎ウイルスが肝がんのリスクを上げることが知られている。
たばこの煙には多くの発がん物質が含まれている。喫煙についてのデータでは、例えばたばこを吸う人の喉頭がんになるリスクは、吸わない人の約1.6倍に上昇する。喫煙している人にとっては、禁煙が最大のがん予防法といえる。
運動(毎日60分程度のウォーキングと週60分程度の強めの運動が目安)が、がんリスクを下げることも知られている。
● がんの治療法は進歩している 集学的治療への期待
がんの標準的な治療法は、「外科療法(手術)」、「放射線治療」、「化学療法(抗がん剤)」の3つに大別される。がんの治療法は進歩している。従来は手術ががん治療の中心にあったが、近年は化学療法や放射線療法が進歩し、がんの種類やステージ(病期)によっては目覚ましい効果が認められている。
今後のがん治療の中心となるキーワードは「集学的治療」だ。各分野の専門医や薬剤師、看護師、臨床検査技師などがチームを組み、さまざまな治療技術を戦略的に組み合わせた治療を行うことが、最適な治療を実現するために必須となる。
さらに、できる限り体への負担の少ない治療技術の開発も成果を得ている。たとえば、外科領域における腹腔鏡などの内視鏡技術の進歩、放射線治療分野における粒子線治療、化学療法の分野における分子標的薬の登場など、いずれもより体にやさしく、より治療効果の高い治療技術が開発されている。
がん集学的治療研究財団は、がんの集学的治療に関する助成や、臨床研究とデータの収集・解析などを通じて、患者に優しくかつ患者の望む治療効果をより効率的に実現する治療法を確立することを目指して活動している。


市民公開講座講演後の総合討論風景